Inicie sua jornada
Estudante, você compreenderá que a Epidemiologia é uma disciplina básica e fundamental para os cursos da área de saúde, uma vez que a aplicação de seus conceitos e métodos permitem estabelecer ou hipotetizar a situação de saúde de uma população, assim como define os preditores (fatores de risco ou de proteção) associados aos mais diversos desfechos encontrados em saúde.

Aqui, serão apresentados os principais conceitos, objetivos e perspectivas históricas da Epidemiologia, fornecendo informações conceituais essenciais para a compreensão d outros conteúdos. Aqui, conceituamos a Epidemiologia e outras terminologias, e descrevemos os seus objetivos e aplicações para a saúde. Em perspectivas históricas, contamos a base do surgimento desta disciplina até a Epidemiologia Moderna, destacando a sua importância para a descoberta dos agentes causadores de doenças, óbitos ou outras consequências. A Epidemiologia não só está relacionada às doenças ou outros desfechos desfavoráveis, mas também com a descoberta de vacinas ou medidas preventivas que promovem a saúde do indivíduo ou do coletivo, assim como explora a pesquisa de medicamentos, novos métodos de diagnóstico e de recuperação da saúde.
Considerando que a Epidemiologia estuda a distribuição das doenças e outros desfechos em saúde em uma população, é importante que todo o processo em que o indivíduo saudável se torna um doente seja compreendido desde a raiz. Portanto, aqui o estudante poderá compreender o processo saúde-doença, também descrito como História Natural das Doenças.
A base das doenças ou outros desfechos, como o óbito, sequelas ou até a cura, está na investigação dos fatores etiológicos (preditores de risco ou de proteção) e na causalidade . Aqui, você também poderá compreender como se dá a aplicação das medidas preventivas para a promoção, proteção e recuperação à saúde. Tenha uma boa leitura e um bom aproveitamento da nossa disciplina.
Desenvolva seu potencial
CONCEITOS EPIDEMIOLÓGICOS
Bem-vindo (a) ao primeiro tópico de Epidemiologia! Estudante, neste tópico você aprenderá alguns conceitos teóricos da nossa disciplina para podermos dar continuidade aos próximos conteúdos.
Aqui, nós estudaremos a definição de Epidemiologia e outros temas importantes para padronizarmos a nossa linguagem. Espero que você adquira a base teórica da Epidemiologia para avançarmos para os conteúdos mais complexos.
O que é Epidemiologia?
VOCÊ SABE RESPONDER?
Primeiramente, você deve estar se perguntando, mas o que é Epidemiologia? Atualmente, Epidemiologia é a principal ciência da informação em saúde, base da medicina, da saúde coletiva e das outras formações profissionais de saúde (ALMEIDA FILHO; BARRETO, 2011). Pode ser considerada o eixo da saúde pública e uma disciplina essencial para todas as disciplinas clínicas (ROUQUAYROL; ALMEIDA FILHO, 1999).Aprofundando
Em termos etimológicos (origem da palavra), “Epidemiologia” significa o estudo do que afeta a população ou estudo sobre populações ( epi =sobre; demo =população; logos =estudo) Atualmente, considerando que a Epidemiologia tem uma complexidade crescente e que sua abrangência partiu do individual para um conceito de coletividade, existem muitas definições para este termo (PEREIRA, 2002).
O conceito original se restringia ao estudo de epidemias de doenças transmissíveis, o que prevaleceu por um longo período (PEREIRA, 2002). No dicionário Oxford ( English Dictionary ) , Epidemiologia se trata de um ramo da ciência médica que trata das epidemias. E o que é epidemia? A epidemia ocorre quando o número de casos de uma doença ou óbito (ou ainda outro desfecho) excede o número de casos esperados para aquele período e localidade (GORDIS, 2009). No entanto, esse conceito é muito básico e atualmente não contempla a magnitude dessa disciplina, de modo que o conceito evoluiu para abranger todos os eventos relacionados com a saúde das populações (PEREIRA, 2002).
A Epidemiologia tem sido definida tradicionalmente como a ciência que estuda a distribuição das doenças e suas causas em populações humanas (ALMEIDA FILHO; BARRETO, 2011). Leon Gordis (2009) define Epidemiologia como a ciência que estuda a distribuição das doenças nas populações e os fatores que determinam ou influenciam esta distribuição. A Associação Internacional de Epidemiologia ( IEA , International Epidemiological Association ), em 1973, definiu essa disciplina em seu Guia de Métodos de Ensino como o estudo dos fatores determinantes para a frequência (número e porcentagem) e a distribuição das doenças nas coletividades humanas . A ciência clínica tem como foco o estudo da enfermidade no indivíduo, observando caso a caso, enquanto que a Epidemiologia estuda os problemas de saúde de um grupo de pessoas (ROUQUAYROL; ALMEIDA FILHO, 1999).
O conceito mais completo de Epidemiologia pode ser encontrado na referência de Almeida Filho e Rouquayrol (2006, p. 15), na qual ela é conceituada como:

“ ciência que estuda o processo saúde-enfermidade na sociedade, analisando a distribuição populacional e fatores determinantes do risco de doenças, agravos e eventos associados à saúde, propondo medidas específicas de prevenção, controle ou erradicação de enfermidades, danos ou problemas de saúde e de proteção, promoção ou recuperação da saúde individual ou coletiva, produzindo informação e conhecimento para apoiar a tomada de decisão no planejamento, administração e avaliação de sistemas, programas, serviços e ações de saúde.
VOCÊ SABE RESPONDER?
A Epidemiologia questiona Qual, Onde, Quando e Porquê alguma doença ou outro evento em saúde acomete um indivíduo ou uma população? Portanto, a doença, a moléstia, o agravo, o óbito e ausência de saúde não são distribuídas ao acaso em uma população (GORDIS, 2009).Zoom no Conhecimento
Atualmente, sabe-se que a Epidemiologia não estuda somente as epidemias e que as áreas temáticas se concentram no estudo de doenças infecciosas (por exemplo: sarampo, malária, infecção pelo vírus da imunodeficiência adquirida/HIV, entre outras), doenças não infecciosas (diabetes, hipertensão arterial, depressão e outras), e agravos à integridade física (acidentes, homicídios, suicídios, óbito) (ROUQUAYROL; ALMEIDA FILHO, 1999). Pode ainda ser definida como a ciência que estuda os fatores etiológicos na gênese das enfermidades (JÉNICEK, 1995), que quantifica os fenômenos de saúde e doença, usando cálculos matemáticos e técnicas estatísticas (GORDIS, 2009). Podemos inferir que a Epidemiologia é uma ciência aplicada e dirigida para a solução de problemas de saúde, e se trata de uma ferramenta poderosa e de grande utilidade para a área da saúde. Atualmente, ela ocupa cada vez mais um lugar privilegiado como fonte de desenvolvimento metodológico para todas as ciências da saúde e subsidiando as práticas de saúde (ALMEIDA FILHO; BARRETO, 2011).
Resumindo, a Epidemiologia é a disciplina que analisa a situação de saúde das populações a partir do levantamento da frequência e distribuição dos fenômenos associados à saúde humana, animal e ambiental; identifica os fatores determinantes (preditores) das doenças, agravos ou óbito; e auxilia no planejamento e gestão em saúde a partir de seus resultados e interpretações. Agora que você já entendeu o conceito da Epidemiologia, vamos compreender melhor os seus objetivos para a saúde coletiva e individual.
Objetivos da Epidemiologia
Como pudemos ver anteriormente, o alvo da Epidemiologia, no passado, era voltado para a detecção de epidemias , como as de cólera, pestes, varíola e febre amarela, que afetam a população. Com o passar do tempo, observou-se que a epidemia era apenas uma fase aguda de uma fase do processo de morbidade (doença). Os estudiosos passaram a observar continuamente a ocorrência e a distribuição das doenças agudas e a buscar agentes etiológicos específicos para as doenças . A partir disso, o estudo de doenças infecciosas crônicas também se tornaram alvo das pesquisas (PEREIRA, 2002).
Aprofundando
Ao longo dos anos, os pesquisadores e epidemiologistas observaram que houve uma redução do número de óbitos e doentes por doenças infecciosas, enquanto aumentaram os casos de doenças crônicas (como o câncer, diabetes e hipertensão arterial). O estudo de doenças crônicas dirigiu as pesquisas para investigações de condições etiológicas pré-existentes (presentes antes do aparecimento das alterações clínicas ou anatomopatológicas), como os fatores de risco e os estados fisiológicos. Assim, a Epidemiologia passou a estudar qualquer evento relacionado a saúde das populações, não só a doença, mas também os fatores de risco e de proteção aos quais os indivíduos se expõem, e outros fatores que afetam os índices de morbidade e mortalidade (PEREIRA, 2002).
A partir da assistência aos doentes e da prática de medidas preventivas, destacou-se o papel dos serviços de saúde para a detecção da distribuição e ocorrência das doenças, e esses serviços passaram a ser utilizados como referência para obtenção de dados e informações para a Epidemiologia, assim como a disciplina Epidemiologia passou a ser utilizada pelos serviços como um método de avaliação dos serviços prestados, como por exemplo, a auxiliar as instituições de saúde a verificar a cobertura populacional dos serviços, a qualidade do atendimento e outros (PEREIRA, 2002).
Destacou-se o papel dos serviços de saúde para a detecção da distribuição e ocorrência das doenças
Os objetivos básicos da Epidemiologia são:
VOCÊ SABE RESPONDER?
Hoje, a Epidemiologia é fundamental e a base para todas as ciências básicas, clínicas e sociais da saúde (ALMEIDA FILHO; BARRETO, 2011). Mas qual é a sua história? Como surgiu tão importante disciplina? Quais são os princípios éticos, políticos e filosóficos que tornam inegável a Epidemiologia para nossas vidas? Todas essas respostas você encontrará no próximo tópico.PERSPECTIVA HISTÓRICA

Neste tópico, você entenderá o surgimento da Epidemiologia como disciplina e base para as demais áreas da saúde, e compreenderá o seu desenvolvimento até a Epidemiologia Moderna.
Raízes Históricas da Epidemiologia
As raízes da Epidemiologia estão dentro da História da Medicina e da evolução
das
causas das doenças, e podemos traçá-las desde a antiguidade clássica (PEREIRA,
2002). Segundo Almeida Filho e Barreto (2011), a Epidemiologia é uma ciência que
busca respostas para questões transcendentes sobre a vida, a saúde, o sofrimento
e a
morte, e que se modifica sem cessar. No campo científico, a Epidemiologia
emergiu no
final do século XIX e se consolidou como ciência em meados do século XX.
Inicialmente, abordaremos os principais elementos da Epidemiologia, com base na
cultura ocidental moderna, e as circunstâncias que que fizeram emergir os três
pilares fundamentais da Epidemiologia: a clínica, a medicina social e a
estatística
(ALMEIDA FILHO; BARRETO, 2011).
Hipócrates de Cós - Grécia antiga (400 anos a.C.)
Os primeiros relatos associados à Epidemiologia são encontrados na História Antiga, em que existia uma tensão entre a medicina curativa e preventiva, e entre a medicina individual e coletiva. Esse pensamento ocidental era encontrado na Grécia antiga em 420 a.C. Na mitologia grega, cultuava-se o deus da saúde, Asclépios (também chamado de Esculápio), concomitantemente conhecido como deus da medicina (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Esse antagonismo entre a medicina curativa e a medicina preventiva é encontrado na figura das filhas e herdeiras de Asclépios, Panacéia e Higéia. Este paradoxo entre a medicina individual/curativa e coletiva/preventiva é ainda um pensamento predominante até os dias de hoje. Panacéia era considerada a “padroeira” da medicina individual curativa, a qual representava a prática terapêutica baseada em intervenções por manobras físicas, encantamentos, preces e uso de medicamentos ( pharmakon = fármacos) em indivíduos doentes (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; BUSATO, 2016).
A irmã, Higéia (que deu origem ao termo higiene), era venerada por aqueles que consideravam a saúde resultante da harmonia entre os homens e o ambiente. Os chamados higeus buscavam promover a saúde e evitar as doenças por meio de ações preventivas, a partir da manutenção do equilíbrio entre os elementos fundamentais: terra, fogo, ar e água. A sobrevivência dessas crenças e práticas levou à derivação da palavra higiene e ao seu conceito no sentido de promoção da saúde, principalmente em âmbito coletivo (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
O precursor da Epidemiologia, também considerado por muitos o pai da Epidemiologia, foi Hipócrates de Cós. O raciocínio epidemiológico foi antecipado por Hipócrates a partir de seus estudos sobre as epidemias (termo criado por ele) e a distribuição das enfermidades nos ambientes. No seu escrito Corpus Hippocraticus , fica clara a visão racional da medicina, afastando as teorias sobrenaturais, bem diferente da concepção mágico-religiosa predominante na antiguidade (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011).

Hipócrates definiu que a saúde do homem dependeria da harmonia entre os fluidos (bile amarela e negra, fleugma ou linfa, e sangue) e do equilíbrio destes elementos naturais, ou seja, as doenças eram produto da relação complexa entre a constituição do indivíduo e do ambiente que o cerca.
Em seu texto, ele orientava ao médico sempre considerar os fatores ambientais como o clima, a maneira de viver, os hábitos de comer e de beber, durante a avaliação clínica do indivíduo. Ele também defendia o exame clínico minucioso e sistemático do pacientes, que consiste em base para o diagnóstico e descrição da História Natural das Doenças. Além de ser considerado o pai da medicina, muitos o consideram o pai da Epidemiologia, ou ainda o primeiro epidemiologista (PEREIRA, 2002). Na figura ao lado temos Hipócrates de Cós, o iniciador da Epidemiologia, que estudou as causas das doenças seguindo um raciocínio lógico e não miasmático
INDICAÇÃO DE LIVRO

SOBRE O LIVRO:
A História e Suas Epidemias - A Convivência do Homem com os Microorganismos Stefan Cunha Ujvari
Sinopse: este livro faz o resgate abrangente e minucioso da luta travada pela humanidade contra os germes ao longo dos séculos - desde a tenta- tiva de compreensão das primeiras epidemias da História, passando pela descoberta dos microorganismos como causadores de infecção e também dos antibióticos e vacinas que levaram ao controle ou extinção de alguns deles. Descreve com riqueza de detalhes a disputa aparentemente sem fim entre homens e micróbios; estes, a cada avanço científico para destruí-los, contra-atacam com mutações e tipos mais resistentes.
Um dos seus trabalhos clássicos, denominado como Ares, águas, lugares , buscou apresentar explicações no racional, e não no sobrenatural, a respeito das doenças nas populações, ligando-as aos fatores ambientais, defendendo o conceito ecológico da saúde-enfermidade, utilizado até os dias de hoje. Suas observações não se limitavam apenas ao paciente em si, mas sim à coletividade. A partir daí, surgiu a ideia do miasma (emanação), em que a doença era originada de situações insalubres, como a má qualidade do ar. Essas emanações insalubres seriam capazes de causar doenças como malária, que vem do latim maus ares (junção de mal e ar), que se relaciona com a crença sobre o modo de transmissão da doença. As emanações passariam do doente para os indivíduos suscetíveis, o que explicava a origem das epidemias de doenças contagiosas da época (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011).
A preservação dos ensinamentos de Hipócrates foi mantida principalmente por Galeno (138-201 a.C) na Roma antiga, por árabes na Idade Média e retomada por clínicos na Europa Ocidental, no período da Renascença e, posteriormente, por toda parte. Um dos médicos mais famosos naquele período, foi Claudius Galeno, natural de Bergama (Turquia). Galeno sustentou a teoria humoral de Hipócrates e a ampliou (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Além de Galeno, a era romana nos deixou mais um legado para a Epidemiologia, pelas mãos do imperador Marco Aurélio, que solicitava a realização de censos periódicos e de um registro compulsório de nascimentos e óbitos, o que mais tarde seria conhecido como “estatísticas vitais”. O império romano tinha o que podemos chamar de infraestrutura sanitária, formada por aquedutos que levavam água de melhor qualidade para Roma, e de esgotos, que até hoje são preservados (ALMEIDA FILHO; BARRETO, 2011; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Idade Média até o Século XIX
No início da idade média , no Ocidente, predominaram o cristianismo e as práticas de caráter mágico-religioso, com o propósito da salvação da alma. A prática clínica para os pobres era exercida por religiosos, principalmente como caridade, ou por leigos, barbeiros, boticários e outros . Nesse contexto, não havia espaço para as ações de cunho coletivo, alastrando-se as epidemias e as pragas, e nestas situações de maior risco, tornava-se a se tomar as medidas coletivas (ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Enquanto no mundo ocidental priorizavam-se as medidas de cunho individual e práticas baseadas em magia, no mundo árabe destacavam-se o avanço tecnológico e o caráter coletivo da medicina. O apogeu desta era deu-se no século X , nos califados de Bagdá e Córdoba. Os médicos muçulmanos, ainda preservando os princípios hipocráticos, realizavam a prática da higiene, precursora da saúde pública, pois foram estabelecidos os registros de informações demográficas e sanitárias e até sistemas de vigilância epidemiológica.
Neste período, destacamos o médico persa Avicena (989-1037), autor da obra Cânon da Medicina , que trata dos princípios gerais da medicina, adotando os termos Etiologia, sintomas, diagnose, prognose e terapêutica. Nessa obra, foi preconizado o uso sistemático do registro da ocorrência de doenças, antecipando a Epidemiologia (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Aprofundando
O avanço no campo cultural, filosófico e social, articulado à emergência de um novo modo de produção, resultou na constituição das ciências modernas. O novo entendimento do mundo superou a metafísica religiosa medieval e, entre os séculos XVI e XVIII, houve um enorme e complexo esforço para a produção de dados, informações e conhecimento em todos os níveis do saber e localidades em que se expandia a civilização ocidental (ALMEIDA FILHO; BARRETO, 2011). No século XVI, o médico espanhol Angelério descreveu um estudo sobre as pestes, denominado Epidemiologia, tendo então criado o termo. No final do século XVIII e início do século XIX, iniciando com a Revolução Francesa, as epidemias como cólera, febre tifóide e febre amarela eram graves problemas de saúde nas cidades, aumentando as preocupações com higiene, o aprimoramento da legislação sanitária e a criação de estruturas administrativas para controle e prevenção das doenças (PEREIRA, 2002).
Permitem dizer que ela surgiu da consolidação de um tripé de elementos conceituais
Todos esses avanços e o impacto dos movimentos renascentistas na formação da Epidemiologia permitem dizer que ela surgiu da consolidação de um tripé de elementos conceituais (saberes sobre a doença), metodológicos (diretrizes quantitativas) e ideológicos (práticas de transformação da sociedade): Clínica, estatística e Medicina Social, respectivamente (ALMEIDA FILHO; BARRETO, 2011; BUSATO, 2016).
A seguir, você aprenderá sobre as raízes epidemiológicas em cada um dos três eixos.
Epidemiologia na Clínica
O fundador da clínica médica foi Thomas Sydenham (1624-1689), segundo os anglo-saxões. Sydenham era um médico de Londres e um precursor da ciência epidemiológica que estabeleceu uma teoria sobre epidemias e elaborou o conceito “História Natural das Enfermidades” (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Para os franceses, o precursor da medicina científica moderna foi Michel Focault (1926- 1984). Foucault conta que a Sociedade de Medicina de Paris fundou a clínica moderna no século XVIII, e organizou-se a partir da Ordem Real para que os médicos investigassem uma epizootia que dizimou rebanhos e que gerou grandes perdas para a indústria têxtil francesa. Nessa investigação estava incluída a contagem do número de casos, mesmo que não humanos, o que contribuiu grandemente para a Epidemiologia metodológica (ALMEIDA FILHO E BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999; MEDRONHO, 2009).
Com a teoria microbiana e a fisiopatologia, a medicina científica passou a desempenhar um papel importante na institucionalização da prática médica contemporânea. No século XVII, o microscópio já era conhecido nos Países Baixos e, inicialmente, não era utilizado por médicos ou outro profissional das ciências biológicas, mas sim por comerciantes para examinar a qualidade dos tecidos que compravam e vendiam. A curiosidade do homem foi além, e passou a visualizar tudo que estivesse à sua volta (ALMEIDA FILHO; BARRETO, 2011). Com os aperfeiçoamentos técnicos e a vidraria, foi possível a confecção de instrumentos óticos de razoável potência, portanto foi possível reconhecer os microrganismos e relacionar o seu papel na gênese das doenças (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011).
Zoom no Conhecimento
A partir daí, um dos clínicos mais conhecidos por explorar problemas de maior relevância clínica e de saúde pública na época foi Ignaz Semmelweis (1818-1865). Semmelweis comandava a maternidade do hospital geral de Viena (Áustria), que na época tinha duas clínicas obstétricas. A clínica, constituída por médicos e estudantes de medicina, registrou 16% de taxa de óbito de parturientes, quase dez vezes maior que no setor das parteiras (7%). Após um aluno de Semmelweis ferir-se acidentalmente durante uma necropsia e morrer de infecção maciça, detectaram lesões e pus que se assemelhavam aos encontrados nas parturientes mortas por febre puerperal. Observou-se que os médicos e estudantes, que todos os dias realizam as necropsias nas pacientes falecidas e depois iam fazer os partos, poderiam transmitir as tais partículas a partir das mãos. A partir disso, Semmelweis determinou que antes dos partos os profissionais deveriam lavar as mãos com uma solução de soro e escovar as unhas após as autópsias e antes de entrar em contato com qualquer paciente. No ano seguinte, a mortalidade da clínica médica foi semelhante a das parteiras, reduzindo de 12,2% para 2,4% (GORDIS, 2009; ALMEIDA FILHO E BARRETO, 2011).
Outras contribuições foram surgindo a partir da emergência da fisiologia moderna e da microbiologia, principalmente com Louis Pasteur (1822-1895). A pedido da indústrias de vinho, Pasteur, químico e não médico ou biólogo, estudou a fermentação alcoólica evidenciando a presença de leveduras como causa do processo. Ele também iniciou a teoria da pasteurização, na qual alguns microrganismos eram destruídos pelo aquecimento (GORDIS, 2009; ALMEIDA FILHO; BARRETO, 2011; PEREIRA, 2002).

Um outro exemplo importante da clínica médica é Robert Koch (1843-1910), que em 1882 descobriu o agente causador da tuberculose e escreveu os postulados da teoria microbiana da doença (“teoria do germe”).
Koch postulou que o microrganismo deveria ser isolado em cultura de cada caso da doença. Uma vez isolado, deveria ser inoculado em um animal para reproduzir a doença experimentalmente. Aplicando-se os métodos de Koch, em 1880 e 1989 foram descobertos os agentes da febre tifóide, hanseníase, malária, cólera, erisipela, difteria, brucelose, pneumonia e outros (ALMEIDA FILHO, BARRETO, 2011). Na figura ao lado, temos Louis Pasteur, famoso pelos estudos de fermentação alcoólica e pasteurização.
Como podemos ver, na segunda metade do século XIX e na primeira do século XX ocorreu uma reorientação do pensamento médico e uma alteração dos conceitos de doença e contágio. A partir da comprovação de seres microscópicos e seu papel na gênese da enfermidades, a clínica e a patologia tornaram-se subordinadas aos laboratórios, que também ditavam as normas de higiene e legislação sanitária. As escolas de saúde pública passaram as formas aos sanitaristas, e os ensinos passaram a se concentrar em laboratórios . Foram fundados diversos institutos de pesquisas aplicadas à prática clínica, como o Instituto Pasteur e, consequentemente, aumentou-se o número de produções científicas com progresso da ciência e tecnologia. Não somente os avanços da bacteriologia; houve uma significativa consolidação dos métodos de prevenção de doenças, como as imunizações e a promoção da saúde ambiental (PEREIRA, 2002).
Em relação às imunizações, destaca-se Edward Jenner (1749), que teve um grande interesse na varíola, considerada um problema de saúde universal para a época. Sabia-se que os sobreviventes à doença estariam imunes, e tornou-se uma prática comum infectar indivíduos saudáveis administrando um material retirado de pacientes com varíola. Esse procedimento ficou conhecido como variolização, e tornou-se um método preventivo muito comum na prática médica. No entanto, muitos indivíduos foram a óbito, ou alguns desenvolveram a doença ou ainda outras infecções (GORDIS, 2009).

Com o objetivo de encontrar uma prática mais segura para prevenir a varíola, Jenner passou a estudar a varíola bovina, e observou que as mulheres ordenhadoras de vacas desenvolviam a varíola mais branda e que após surtos da doença essas mulheres não desenvolviam a infecção. Então, Jenner decidiu testar a hipótese de que a varíola bovina poderia prevenir a doença nos homens. Somente em 1967 a Organização Mundial da Saúde (OMS) realizou uma intensa campanha internacional para erradicar a varíola, usando vacinas contendo o vírus da varíola bovina. Em 1980, a OMS emitiu um certificado de erradicação da doença (GORDIS, 2009). Na figura ao lado temos Robert Koch, o descobridor do agente etiológico da tuberculose.
Aprofundando
Na saúde ambiental, destacou-se o meio ambiente como propagador de doenças, relacionando o seu papel na transmissão das enfermidades, como a presença de vetores e reservatórios de agentes. Com a saúde ambiental, foi possível estabelecer ciclo de vida de parasitos e o papel de mosquitos na transmissão de doenças infecciosas. A partir destes conhecimentos de transmissibilidade, abandonou-se a teoria centrada nos germes e passaram a aplicar a teoria da multicausalidade para a ocorrência de doenças, ou seja, as doenças são resultantes da interação entre o agente, o homem e o meio ambiente. A doença resultaria em qualquer perturbação dessa complexa interação de múltiplos fatores, e não só de um fator unificado (PEREIRA, 2002).
A partir de todos os resultados clínicos, a quantificação da doença passou a ser um elemento metodológico importante para avaliar a distribuição das doenças e a efetividade das medidas preventivas. A quantificação das enfermidades passou a ser uma nova ciência da saúde, surgindo a estatística (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011, MEDRONHO, 2009). Desta maneira, a clínica contribui para a descrição das doenças, diagnóstico e tratamento de doenças, agravos e outros eventos de saúde que acometem pessoas ou populações, sendo importante para o avanço das pesquisas e desenvolvimento da tecnologia médica (BUSATO, 2016). Na imagem ao lado, temos Edward Jenner (1749-1823), pioneiro da vacinação. Nesta figura, está o menino James Phipps de 8 anos de idade sendo imunizado contra varíola, 1796.

Epidemiologia na Estatística
Segundo Busato (2016, p. 24),

“a articulação entre a clínica, medicina social e a estatística, resulta na evolução da Epidemiologia, ressaltando a sua vocação de ciência aplicada no diagnóstico e na solução de problemas de saúde”.
A estatística é um método capaz de analisar os riscos, os fatores de risco e os desfechos em saúde, promovendo maior confiabilidade nos resultados obtidos pelas pesquisas. Além disso, com a computadorização, a avaliação de causa e efeito tiveram maior precisão na análise estatística.
Zoom no Conhecimento
Os métodos numéricos já eram utilizados para o estudo da situação de saúde já no século XVII. As pesquisas e os registros populacionais de John Graunt (1620-1674) são mencionados como precursores da demografia, da estatística e da Epidemiologia. Graunt foi um membro da Royal Society (Londres) que realizou os primeiros estudos analíticos de estatística vital utilizando dados de obituários (mortalidade por sexo e região). Graunt foi o pioneiro em utilizar os coeficientes (óbito em relação à população) e é considerado o pai das estatísticas vitais ou o pai da demografia (ALMEIDA FILHO; BARRETO, 2011, MEDRONHO, 2009; PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999).
Em 1747, James Lind (1716-1794), um médico escocês e pioneiro da higiene naval, realizou o primeiro estudo de ensaio clínico (experimentação em seres humanos). Lind observou que marinheiros possuíam sintomas como dentes soltos, sangramento de gengivas e hemorragias. Assim, ele selecionou 12 homens do navio que sofriam de escorbuto e dividiu os dois grupos, com seis indivíduos cada. Os grupos receberam adições diferentes à sua dieta básica: alguns receberam sidra (fermentado alcoólico de suco de maçã), e outros água do mar, uma mistura de alho, mostarda e rabanete. O outro grupo recebeu vinagre, laranjas e limões. Os indivíduos alimentados com cítricos tiveram uma recuperação notável. Lind estabeleceu definitivamente a superioridade das frutas cítricas sobre todos os outros tratamentos (BBC, 2017; PEREIRA, 2002).
O estudo de Pierre-Charles Alexandre Louis (1787-1872) inaugurou a Epidemiologia. Louis foi um médico e matemático precursor da avaliação da eficácia de tratamentos clínicos utilizando métodos estatísticos, que realizou estudos para investigar a mortalidade por diversas doenças. Um desses estudos avaliou a letalidade da pneumonia após o tratamento com a sangria, e revelou também seu poder prejudicial para o tratamento da doença (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999).
William Farr (1807-1883) criou o registro anual de mortalidade e morbidade para a Inglaterra e o País de Gales. Essa criação foi o marco da institucionalização dos sistemas de informação em saúde. Farr foi influenciado pelo enfoque social, e analisou os dados de mortalidade com dados específicos (ocupações, sexo, estação e outros fatores). Juntamente dos dados disponibilizados pelo escritório, foi possível o acesso a um manancial de informações sobre saúde, até então não disponível (MEDRONHO, 2009, ALMEIDA FILHO; BARRETO, 2011; PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999).
O método de aritmética médica de Louis e a estatística de Farr permitiram a integração entre a clínica e a estatística, faltando apenas o campo político para o surgimento de uma nova ciência da saúde de caráter coletivo. Para isso, também foi preciso atribuir a saúde aos aspectos sociais e políticos e aliar este princípio à preocupação e ao compromisso com o processo de transformação da situação de saúde na sociedade . No final do século XVIII, com a burguesia já consolidada, ocorreram muitas intervenções do Estado na saúde das populações (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Na França, esse processo ficou conhecido como Medicina urbana , com o objetivo de sanear as cidades e os seus espaços, ventilar as ruas e as construções e isolar áreas consideradas miasmáticas. Na Inglaterra e na Alemanha também houve intervenção do Estado para o controle e vigilância das enfermidades, e havia o movimento hospitalário e o assistencialismo. Com a urbanização e a formação de um proletariado, abriu-se um processo de luta política por uma medicina coletiva, ou medicina social, dando início a um movimento de politização da saúde (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
INDICAÇÃO DE FILME

NOME DO FILME
Erin Brockovich
Sinopse: Julia Roberts é a atriz principal e interpreta Erin, uma mulher divorciada, com três filhos e sem um tostão no bolso que, depois de sofrer um acidente, implora ao seu advogado para trabalhar com ele. Ela descobre uma história de cair o queixo e começa a investigar a ocultação de um incidente envolvendo casos de água contaminada que causava graves doenças nos moradores das redondezas. A história é baseada em fato verídico. O acordo a que os advogados chegaram foi a maior indenização já paga num litígio direto na história dos Estados Unidos, cerca de US$ 333 milhões’.
Medicina Social
Também conhecida como medicina urbana ou ainda medicina social (termo cunhado por Jules Guérin em 1838). A medicina social designa modos de abordar a questão da saúde de modo coletivo (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011). Muitos relatórios de discípulos de Louis Pasteur, tanto na França como na Inglaterra, demonstraram que as condições inadequadas de vida da classe trabalhadora resultaram na deterioração dos níveis de saúde. Em 1842, na Alemanha, Edwin Chadwick (1800-1890) escreveu o relatório As condições sanitárias da população trabalhadora da Grã-Bretanha , voltado para a medicina dos pobres. Essa publicação impressionou o Parlamento, que ficou encarregado de propor medidas de saúde pública e de recrutamento de médicos sanitaristas para solucionar os principais problemas de saúde coletiva (ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Em meados do século XIX, o médico sanitarista Rudolf Ludwing Karl Virchow (1821-1902) destacou-se como um dos principais personagens da medicina social. O legislativo de Berlim enviou Virchow para a Alta Silésia, onde vivia uma população de origem polonesa (da mesma origem da família de Virchow), para estudar um surto de tifo. O seu relatório constatou que as pessoas viviam em condições deploráveis e denunciou o capitalismo, pois descreveu que a prevenção das epidemias não dependia somente de remédios ou medidas de higiene, mas dependia de uma ampla reforma das condições sócio-econômicas (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Aprofundando
Em 1850, os jovens idealistas médico-sociais, oficiais de saúde pública e membros da Royal Medical Society organizaram na Inglaterra a London Epidemiological Society . Dentre os membros mais importantes destacou-se John Snow (1813-1858), considerado o fundador ( pai ) da Epidemiologia. Snow desenvolveu numerosos estudos para esclarecer a origem das epidemias de cólera ocorridas em Londres (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011; GORDIS, 2009; PEREIRA, 2002; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Os dejetos eram acumulados por toda parte da cidade e jogados no rio Tâmisa, cuja água era utilizada para abastecimento por duas companhias de distribuição.
Naquele período, Londres era uma megalópole de 2,5 milhões de habitantes, e que tinha uma precária condição de higiene e de saneamento. Os dejetos eram acumulados por toda parte da cidade e jogados no rio Tâmisa, cuja água era utilizada para abastecimento por duas companhias de distribuição. Para Snow, a teoria do miasma não explicava a transmissão de cólera. Em 1849, no segundo ano da epidemia, Snow publicou o panfleto intitulado ‘Sobre a Maneira de Transmissão da Cólera’ ( On the Mode of Communication of Cholera ), defendendo a ideia de que a doença era transmitida pela água (contaminação hídrica) (ALMEIDA FILHO; BARRETO, 2011; BUSATO, 2016).
Snow observou que os casos mais frequentes estavam entre as pessoas que usavam água fornecida por empresas que a recolhiam de um poço na Broad Street. A captação da água era realizada em pontos muito poluídos do rio pelas companhias Lambeth Company e Southwark and Vauxhall Company . Naquela época, por motivos técnicos e não de saúde, a companhia Lambeth transferiu o lugar de captação da água para um local menos poluído do rio Tâmisa, mas a outra companhia não moveu o local de captação da água. Snow raciocinou que a transferência do lugar de captação da água deveria reduzir a taxa de mortalidade por cólera naqueles que recebiam água pela companhia Lambeth em relação aos que recebiam água pela outra empresa.

Snow encontrou uma taxa de mortalidade de 315 casas por 10.000 casas quando a água era distribuída pela Southwark and Vauxhall Company . Naquelas abastecidas pela Lambeth Company , a taxa era de apenas 38 casos de óbito a cada 10.000 casas (GORDIS, 2009; PEREIRA, 2002; BUSATO, 2016). Na figura ao lado temos John Snow, o pai da Epidemiologia, realizou estudos sobre o cólera em Londres durante o período de 1849-1856.
O número de casos de cólera era quase 14 vezes maior na área que recebia água da companhia Southwark and Vauxhall em relação à região abastecida pela Lambeth Company . Então, ele propôs ao conselho administrativo que fosse removida a bomba do poço de Broad Street, e os casos de cólera começaram a diminuir . A partir disso, ele publicou a segunda edição de On the Mode of Communication of cholera , acrescentando esses resultados. Em 1884, Robert Kock isolou e cultivou a bactéria (ALMEIDA FILHO; BARRETO, 2011).
Zoom no Conhecimento
Na Inglaterra, na França e na Alemanha, surgiu o movimento conhecido como sanitarismo, no qual a maioria dos funcionários era de agências oficiais que realizavam o controle de doenças. Os sanitaristas faziam discursos e praticavam as questões de saúde baseados na aplicação de tecnologia e em atividades profiláticas, como a imunização, o saneamento e o controle de vetores. As ações eram destinadas principalmente aos pobres e a setores excluídos da sociedade. Além do sanitarismo, a estatística, a patologia e as pesquisas microbianas aplicadas no campo social da saúde (Saúde Pública) contextualizaram a constituição da Epidemiologia como campo científico (ALMEIDA FILHO; BARRETO, 2011).
Epidemiologia Atual
Dando continuidade abordaremos a consolidação da Epidemiologia como disciplina, as atualidades e o seu desenvolvimento no Brasil.
No Mundo
a escola pioneira de saúde pública foi inaugurada em Baltimore (EUA), Johns Hopkins School of Hygiene and Public Health , a qual serviu de modelo de “escola de saúde pública” e foi difundida pelo mundo todo, com o apoio da Fundação Rockefeller. Wade Hampton Frost (1880-1938), sanitarista do National Public Health Service , assumiu a nova cátedra de Epidemiologia na escola John Hopkins e foi o primeiro professor da disciplina no mundo. Frost utilizou novas técnicas estatísticas para estudar a prevalência e a incidência de doenças transmissíveis (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
a fusão da antiga Escola da Medicina Tropical com o Departamento de Higiene da University College formou a London School of Hygiene and Tropical Medicine . O primeiro professor de Epidemiologia e Estatística Vital foi Major Greenwood (1880-1949), conhecido também como o fundador da estatística moderna. Ele foi o principal responsável em introduzir a estatística na pesquisa epidemiológica (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
com a crise econômica mundial e social, o avanço tecnológico e a especialização da prática médica levaram à elevação dos custos e da elitização da assistência à saúde, reduzindo o seu alcance social. Nesse período, o caráter social das doenças foi resgatado a partir da Epidemiologia. Em 1936, o clínico britânico John Ryle (1889-1950), o primeiro diretor do Instituto de Medicina Social da Universidade de Oxford, propôs a sistematização do modelo de História Natural das Doenças, essencial para a crescente medicina preventiva. Nesse modelo, a saúde poderia ser alcançada pelas ações intervencionistas realizadas antes do aparecimento da doença. Posteriormente, a noção de prevenção se estendeu em muitos países que internacionalizaram o movimento ideológico da Medicina Preventiva como prática médica (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
muitos países passaram a incorporar os aspectos de prevenção nos conteúdos de formação de profissionais de saúde. Foram criados departamentos de medicina preventiva que abordavam os conteúdos de Epidemiologia, administração em saúde e ciências da conduta, que eram ministrados pelas escolas de saúde pública somente. O conceito de prevenção foi ampliado para prevenção primária, secundária e terciária, incorporando toda a prática médica (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009).
Com a Segunda Guerra Mundial, houve uma necessidade de desenvolver métodos eficientes para medir a saúde física e mental dos exércitos, abrindo a possibilidade de aplicação dos métodos epidemiológicos à população civil. No período pós-guerra, grandes inquéritos epidemiológicos foram realizados, principalmente de doenças não-infecciosas, como pretendia a nova ciência (MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
a institucionalização da disciplina levou à fundação da International Epidemiological Association (IEA), à transformação do tradicional American Journal of Hygiene em American Journal of Epidemiology em 1964. Na década de 1950, novos desenhos de investigação começaram a ser desenvolvidos por programas de investigação e departamentos de Epidemiologia (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; PEREIRA, 2002; ROTHMAN; GREENLAND; LASH, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Na teoria, foram definidos os indicadores básicos da saúde, prevalência e incidência, e formalizado o conceito de risco. Também foi introduzida a Bioestatística como ferramenta de análise dos estudos para a identificação das causas das enfermidades. Neste campo, destacou-se Jerome Cornfield (1912- 1979), que desenvolveu os estimadores do risco relativo (risco de desenvolver uma determinada doença quando exposto a um fator de risco) e introduziu as técnicas de regressão logística (análise estatística) na Epidemiologia (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009).
houve um grande avanço tecnológico e científico com o desenvolvimento e difusão da computação eletrônica. Isso levou à matematização cada vez maior da disciplina. Com a computação, foi possível criar e utilizar os bancos de dados, que aliados às ferramentas e softwares (programas) de estatística, expandiram a investigação epidemiológica. Na década de 1970, a matemática passou a validar as investigações científicas dos riscos, fatores e efeitos, ou seja, ela passou a ser indispensável para a confrontação da experiência clínica ou da demonstração experimental (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999).
foi consolidada a Epidemiologia clínica, aquela fora do contexto coletivo, com ênfase em procedimentos de identificação de caso e na avaliação da eficácia terapêutica, conforme o que recentemente é conhecido como medicina baseada em evidência. Nos anos de 1990, houve uma ampliação do objetivo de conhecimento da disciplina, surgindo novos horizontes de pesquisa, destacando-se a Epidemiologia Molecular, a Epidemiologia Genética, a Farmacoepidemiologia e a Epidemiologia de Serviços de Saúde (ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009).
No artigo Papel da Epidemiologia no desenvolvimento do Sistema Único de Saúde no Brasil: histórico, fundamentos e perspectivas, você aprenderá sobre o papel da Epidemiologia e seus praticantes no desenvolvimento do Sistema Único de Saúde (SUS). Para acessar, use seu leitor de QR Code.
No Brasil
No Brasil , o início da Epidemiologia deu-se com a Medicina Tropical e os naturalistas, que descreveram a ocorrência de muitas doenças infecciosas, seus agentes e vetores.
o médico Oswaldo Cruz (1872-1917), egresso do Instituto Pasteur de Paris, ocupou o cargo de diretor Geral de Saúde Pública. Oswaldo Cruz tinha como tarefa, sanear a capital (Rio de Janeiro, naquela época), e combater as principais endemias da cidade, como a febre amarela, varíola e peste bubônica. Oswaldo Cruz impôs a notificação compulsória e medidas rigorosas para controle das doenças, como a aplicação de multas e vacinação nos moldes militares.
a capital sofreu uma grave epidemia de varíola, e obrigou a vacinação contra a doença a partir de um projeto de lei do Congresso, a qual previa sanções para quem a desobedecesse. O autoritarismo da vacina levou à insatisfação popular que deu origem à Revolta das Vacinas. No início do século XX, em Manguinhos, no Rio de Janeiro, Oswaldo Cruz fundou um Instituto de pesquisa, que hoje leva o seu nome e se tornou um dos laboratórios mais importantes do país (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011; MEDRONHO, 2009).

Após Oswaldo Cruz, destacou-se Carlos Chagas (1879-1934), médico sanitarista e campanhista. Em 1909, em Lassance (Minas Gerais), enquanto combatia o surto de malária, Chagas descobriu o agente da tripanossomíase americana (mundialmente conhecida como Doença de Chagas), o protozoário Trypanosoma cruzi , nome dado em homenagem ao Oswaldo Cruz (MEDRONHO, 2009; PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011).
Do Instituto Manguinhos, também merece destaque o protozoologista Adolfo Lutz (1855-1940), que trabalhou com febre amarela e outras endemias. Lutz ocupou o cargo de diretor do Instituto Bacteriológico em São Paulo, e descobriu a relação do vetor Aedes aegypti como transmissor da febre amarela (PEREIRA, 2002; ALMEIDA FILHO; BARRETO, 2011).
Em meados de 1950, foram criados os departamentos de Medicina Preventiva (ou Social) em faculdades de Medicina, e a disciplina de Epidemiologia foi inserida nos cursos de medicina. Em 1960, foram realizadas campanhas de vacinação para a erradicação da varíola, e em 1970, contra a poliomielite. Juntamente com a epidemia de doença meningocócica, as campanhas e a epidemia contribuíram para a consolidação do Sistema Nacional de Vigilância Epidemiológica do Brasil. Ainda em 1970, foram criados núcleos de saúde coletiva, e em 1979 criou-se a Associação Brasileira de Pós-graduação em Saúde Coletiva (ABRASCO), atuando também nos serviços de saúde (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011). Na figura ao lado, Revolta das Vacinas, ocorrida em 1904 no Rio de Janeiro, contra o autoritarismo da vacinação comandado por Oswaldo Cruz e seu exército.
O ápice do movimento de reforma sanitária deu-se na VIII Conferência Nacional de Saúde, considerada o marco da criação do Sistema Único de Saúde (SUS). Em 1898, durante o Seminário Estratégias para o Desenvolvimento da Epidemiologia no Brasil, foi elaborado o I Plano Diretor, que abordava questões sobre o desenvolvimento da disciplina no Brasil para a graduação, pós-graduação, pesquisas e serviços de saúde (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011).
Em 1990, foi realizado o I Congresso Brasileiro de Epidemiologia (Campinas, SP) e criado o Centro Nacional de Epidemiologia, órgão vinculado ao Ministério da Saúde (criado em 1953). Esse órgão era responsável por promover e disseminar o uso de Epidemiologia para todos os níveis de atenção na saúde do SUS. Posteriormente, foram realizados outros congressos de Epidemiologia, com cada vez mais trabalhos científico apresentados e maior número de participantes, e também atualizado o Plano Diretor (MEDRONHO, 2009; ALMEIDA FILHO; BARRETO, 2011).
Pensando Juntos
Desde 2005, a Comissão de Epidemiologia da ABRASCO lançou o IV Plano Diretor de Desenvolvimento da Epidemiologia no Brasil, que afirma o uso da Epidemiologia na saúde pública, refletindo um grande aumento das pesquisas epidemiológicas com impacto social e as relações com os diversos determinantes de saúde (social, econômico, político e cultural) (MEDRONHO, 2009; ALMEIDA FILHO E BARRETO, 2011).
APLICAÇÕES DA EPIDEMIOLOGIA
Tradicionalmente, a Epidemiologia é utilizada como método de verificação da situação de saúde de uma população, estudando a distribuição das doenças e outros problemas de saúde e as razões para que esta distribuição ocorra. Além disso, com essa base racional, a Epidemiologia pode ser utilizada para a decisão das intervenções em saúde e empregada para avaliar o sucesso das tomadas de decisão para o bem individual e da coletividade (PEREIRA, 2002; FRANCO; PASSOS, 2011). Bem como a Epidemiologia é um campo de ação tecnológica que pode ser utilizada no planejamento e gestão em saúde, também é um campo de prática social que promove a saúde (ALMEIDA FILHO; BARRETO, 2011).
Essa investigação gera dados quantitativos que são obtidos diariamente, como em laboratórios de análises clínica
Diagnóstico da situação de saúde
O diagnóstico da situação de saúde de uma população é baseada na identificação dos
problemas de saúde que afetam um ou mais indivíduos, e é uma das principais
aplicações da disciplina, senão a mais importante. Essa investigação gera dados
quantitativos que são obtidos diariamente, como em laboratórios de análises clínicas
(diagnóstico e notificação de casos de dengue, por exemplo), ou em situações
especiais, como em inquéritos realizados por graduandos ou pós-graduandos. Todos os
dados coletados podem ser analisados em conjunto e fornecer um diagnóstico da
população (ROTHMAN
et al.
, 2011; PEREIRA, 2002; GORDIS, 2009).
Aprofundando
Os dados coletados podem ser a ocorrência de uma condição única, como um agravo à saúde (uma doença, uma sequela pós-traumática, um efeito adverso e outros); um fator de risco (por exemplo, exposição ao fumo ou álcool); uma característica populacional, como raça e condições econômicas, ou outro evento de interesse; grupo de condições, como doenças infecciosas ou cardiovasculares, por exemplo (PEREIRA, 2002).
Com a geração de informações em saúde, é possível:
por exemplo, focar as ações saneantes para áreas com maior taxa de infecções gastrointestinais. A distribuição de casos apontará as camadas da população em que o dano é dano mais frequente ou onde é raramente encontrado. Com esses dados é possível acompanhar as intervenções e observar se os processos de desigualdade persistem ou foram sanados.
Desta forma, uma das ações da Epidemiologia, além de identificar os problemas de saúde, é de propor medidas preventivas dos riscos e os danos a fim de evitar a ocorrência das doenças, agravos, ou complicações, como a vacinação do exemplo acima (ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999; GORDIS, 2009).
Formular explicações ou gerar hipóteses do porque esses eventos são mais frequentes em determinados grupos.
A distribuição de eventos em uma população nos leva a questionar: quais são os fatores que influenciaram ou que causaram essa distribuição? Uma variável de exposição constitui um fator de risco ou não para uma determinada patologia? A resposta para esta questão se torna muito importante do ponto de vista da saúde coletiva, para que se possa tomar decisões para a resolução de problemas de saúde (ALMEIDA FILHO; BARRETO, 2011; PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999; GORDIS, 2009). No entanto, o maior desafio da Epidemiologia consiste na correta produção de hipóteses e no processo de validação destas para a busca de soluções para os problemas identificados (ALMEIDA FILHO; BARRETO, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999; GORDIS, 2009; ROTHMAN et al. 2011).

Identificação etiológica dos problemas de saúde
A identificação etiológica significa identificar a causa de uma doença, de um agravo ou de qualquer outro problema de saúde, o que constitui um grande desafio científico. Como podemos ver na história da Epidemiologia, a investigação das causas das doenças tiveram início no sobrenatural. Posteriormente, atribuiu-se aos fatores físicos e miasmas, depois aos germes ou contágio e, então, à múltipla causalidade (multifatorial, a teoria utilizada até os dias de hoje). Nesta fase da causalidade múltipla, os eventos de saúde dependem da interação dos fatores físicos, biológicos, sociais e outros na coletividade (PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999; GORDIS, 2009; ROTHMAN et al ., 2011). No caso das investigações epidemiológicas, podemos ter abordagens unicausais ou multicausais (PEREIRA, 2002):
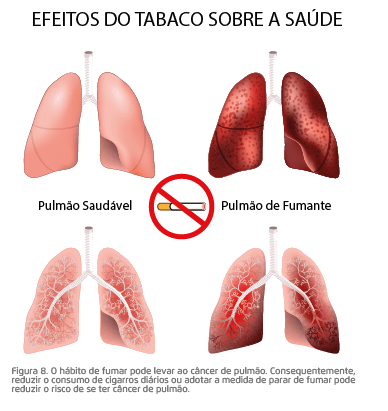
Relaciona-se uma causa a um efeito. Por exemplo, a incidência e mortalidade por câncer de pulmão é reduzida significativamente com a diminuição do hábito de fumar. Porém, esse princípio da unicausalidade não se aplica a muitas doenças, como as crônico-degenerativas (diabetes, por exemplo);
múltiplas causas estão envolvidas com um evento ou uma única causa está envolvida com muitos danos à saúde. Exemplo: as doenças coronarianas estão associadas a múltiplos fatores, como a obesidade, nível sérico (sanguíneo) de colesterol aumentado (acima do considerado normal), ao sedentarismo, tabagismo, estresse e outros. Múltiplos fatores também requerem múltiplos esforços para controle e prevenção do evento.
Para se confirmar um caso (uma doença, ou qualquer outro evento em saúde) é necessário evidenciar os fatos, como um diagnóstico clínico e laboratorial que confirmem o caso. Até uma nova intervenção deve ter seu efeito comprovado. Esse tipo de ciência é denominada medicina baseada em evidência. Essas evidências podem ser obtidas de diferentes fontes, como as experiências em animais, observações clínicas adquiridas com os anos, achados laboratoriais, análises comparativas de estatísticas e inquéritos populacionais (PEREIRA, 2002; FRANCO; PASSOS, 2011; BENSEÑOR; LOTUFO, 2005).
Caso as evidências apontem uma relação causal, gera-se uma hipótese, e procura-se confirmar essa causa ou descartá-la por uma simples coincidência (PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999; GORDIS, 2009). Não são todos os métodos epidemiológicos que permitem diferenciar uma coincidência de uma verdadeira relação causal, e os estudos mais adequados que inferem causalidade são os ensaios clínicos randomizados e controlados (PEREIRA, 2002; GORDIS, 2009; BENSEÑOR; LOTUFO, 2005).
Aprimoramento de um diagnóstico e prognóstico
A Epidemiologia, ao descrever a distribuição da doença na população, contribui para o diagnóstico clínico realizado pelos médicos. A descrição de quadro clínico inicia-se a partir da observação de um caso, ou de poucos casos. O clínico reconhece os principais aspectos daquela afecção (PEREIRA, 2002), acompanhado das evidências laboratoriais, e é confirmado baseado na literatura especializada e pelos estudiosos da matéria (PEREIRA, 2002; FRANCO; PASSOS, 2011). Além disso, a Epidemiologia contribui para a identificação de síndromes e a classificação de doenças ao reunir pessoas com os mesmos sinais e sintomas, reconhecendo-se padrões clínicos em grupos que tenham as mesmas características (PEREIRA, 2002; FRANCO; PASSOS, 2011), como ocorre na Classificação Internacional de Doenças (CID) (PEREIRA, 2002).
Zoom no Conhecimento
Os valores de referência de exames laboratoriais também estão subordinados aos estudos epidemiológicos, uma vez que a precisão do valor está associada à soma dos valores individuais que geram resultados coletivos (PEREIRA, 2002). Para isso, podem ser calculados os valores de sensibilidade e especificidade, abordadas nos livros de análises clínicas. Além disso, pode-se selecionar o melhor teste de diagnóstico para uma região com alta ou baixa prevalência a partir dos cálculos e da interpretação do valor preditivo positivo e negativo (GORDIS, 2009; BENSEÑOR; LOTUFO, 2005).
Ao mesmo tempo em que a Epidemiologia contribui para a avaliação do curso clínico da doença, descrevendo melhor suas características, ela fornece elementos para quantificar o prognóstico. Este, por sua vez, representa se o indivíduo afetado pela enfermidade terá maior probabilidade ou não de apresentar uma complicação ou um menor tempo de sobrevida. Os desfechos resultantes da patologia como o tempo de sobrevida, surgimento de complicações, sequelas, óbito, e até a cura ou melhora clínica são considerados fatores de prognóstico (PEREIRA, 2002; MEDRONHO, 2009; GORDIS, 2009; BENSEÑOR; LOTUFO, 2005). Alguns coeficientes podem ser utilizados para se calcular o prognóstico , como a taxa de letalidade, as taxa de mortalidade e de sobrevivência e a mediana do tempo de sobrevivência (GORDIS, 2009).
Planejamento e organização de serviços de saúde
Uma vez que a Epidemiologia dispõe de instrumentos adequados para determinar o impacto das medidas e intervenções em saúde, as informações epidemiológicas deveriam ser utilizadas para as tomadas de decisão na fase de planejamento e de organização dos serviços de saúde (MEDRONHO, 2009). Algumas informações epidemiológicas podem ser utilizadas para subsidiar as decisões relativas à prioridade e ao melhor destino dos recursos . Dentre essas informações, encontram-se a magnitude e a distribuição dos problemas de saúde, que são os fatores de risco e os agravos à saúde, e das características da população; as relações causais entre as características populacionais e os recursos humanos, financeiros e materiais (PEREIRA, 2002).
Para a adequação da oferta de serviços, da orientação e da reorganização, é preciso analisar a necessidade de saúde, a demanda, a oferta, o acesso, o uso e a equidade. O conceito de necessidade de saúde pode ser visto do aspecto clínico (necessidade individual, clínica, voltada para a opinião médica) e a necessidade percebida pelo indivíduo. Não basta o problema ser identificado como necessidade, para a saúde coletiva é importante que esse problema também tenha demanda. As informações de morbidade e mortalidade são os indicadores que mais refletem a necessidade populacional. Ainda, a Epidemiologia pode colaborar para a elaboração de novos indicadores e parâmetros de avaliação da qualidade dos serviços (MEDRONHO, 2009).
Os serviços devem estar disponíveis (acessíveis) em quantidade e qualidade suficientes para atender todos aqueles que dele necessitem. No entanto, é comum observarmos discrepâncias na oferta de serviços de acordo com a região ou localidade, muitas vezes uma prioridade da lei do mercado e não da necessidade de atenção à saúde. A organização e a distribuição dos serviços dependem da forma de financiamento (público, privado) e da demanda de necessidade tecnológica (MEDRONHO, 2009).
Aprofundando
A oferta do serviço é medida pelas quantidades de recursos físicos (número de consultórios e leitos), humanos (médicos, dentistas, enfermeiros e etc.), de equipamentos ou ainda de horas semanais de disponibilidade e o volume de produção que se é capaz de oferecer. O acesso aos serviços depende, em todos os níveis de atenção à saúde, não só da disponibilidade dos recursos, mas também da distância, das barreiras geográficas, culturais, econômicas, e até funcionais. Também depende do tempo, do transporte, e até mesmo das filas, salas de espera, horários e outras condições que viabilizam o uso do serviço por diferentes grupos populacionais (MEDRONHO, 2009). Assim, a Epidemiologia faz o levantamento desses dados, quantificando a frequência e a distribuição da demanda, da oferta e do acesso, facilitando ao gestor e à população decidirem onde os recursos devem ser mais bem aplicados.
Avaliação de serviços e programas assim como políticas públicas de saúde
A preocupação em avaliar a assistência à saúde é mais antiga quanto a medicina, mas somente no início deste século a avaliação de qualidade na área da saúde como um conjunto de conhecimentos organizados passou a ser praticada. O conceito de qualidade deve abranger os aspectos de acesso, adequação, efetividade, equidade, custos e a satisfação do paciente. Inclui também o desempenho do profissional de saúde, a qualidade e a utilização de insumos (vacinas, diagnósticos, medicamentos e outros), e o adequado abastecimento e desenvolvimento dos sistemas de informação (MEDRONHO, 2009).
Os mesmos princípios utilizados para a identificação etiológica também podem ser aplicados para a avaliação epidemiológica dos serviços e programas (PEREIRA, 2002; FRANCO; PASSOS, 2011). Observa-se se um recurso (material, humano ou financeiro) ou um processo foi bem empregado na saúde (PEREIRA, 2002). Os resultados observados geralmente são os indicadores de saúde. Por exemplo: observa-se se os índices de morbimortalidade de uma população melhoraram após o investimento financeiro destinado ao treinamento de pessoal (PEREIRA, 2002). A partir da obtenção dos resultados dos indicadores, deve-se comparar aos padrões, os quais são especificações numéricas precisas consideradas como grau aceitável de qualidade. Essas especificações podem ser obtidas em revisões de literatura, opinião de especialistas, consensos e resultados de ensaios clínicos, principalmente os randomizados (MEDRONHO, 2009).
A identificação das mortes evitáveis deve ser um objetivo fundamental, pois pode representar o uso inadequado de tecnologias
Os hospitais têm utilizado crescentemente os indicadores e padrões para suas bases administrativas, principalmente o indicador de mortalidade, o tempo de permanência e a taxa de readmissão. Em relação à taxa de mortalidade, a identificação das mortes evitáveis deve ser um objetivo fundamental, pois pode representar o uso inadequado de tecnologias, falhas nas supervisões, altas inapropriadas, infecção hospitalar, erros cirúrgicos e procedimentos invasivos (MEDRONHO, 2009; GORDIS, 2009).
Pensando Juntos
Nesse sentido, podem ser avaliados os parâmetros de eficácia, efetividade e eficiência. A eficácia investiga o impacto das tecnologias em condições ideais de observação (em ambiente laboratorial), como uma experiência epidemiológica ou uma avaliação de produtos (vacinas, medicamentos, produtos de diagnóstico e outros) e procedimentos (cirurgias, técnicas de educação em saúde, etc.). A efetividade é utilizada para avaliar o impacto que os serviços e programas geram em condições normais (reais), como efeitos vacinais, a implantação de programas (como de farmacovigilância), a avaliação da toxicidade de um produto recém-lançado no mercado. A eficiência leva em consideração não só o impacto, mas também os recursos empregados em um programa e serviço. Assim, a eficiência pode comparar o resultado de diversas tecnologias para avaliar qual confere maior benefício e menor custo (MEDRONHO, 2009; PEREIRA, 2002; GORDIS, 2009).
A Epidemiologia também é utilizada para verificar os benefícios de políticas de rastreamento de doenças
A Epidemiologia também é utilizada para verificar os benefícios de políticas de rastreamento de doenças, como o rastreamento para detecção precoce de câncer (mama, colo do útero, próstata e outros). Por exemplo: podemos utilizar estudos em seres humanos para verificar se o rastreamento de câncer de mama tem reduzido os índices de mortalidade (GORDIS, 2009).
Avaliação de qualidade no Brasil
A avaliação da qualidade dos serviços de saúde praticados no Brasil ainda é muito limitada, restringindo-se à análise da estrutura física e aos aspectos quantitativos da produção de serviços. Visualiza-se uma avaliação precária do indicador de morbimortalidade ou o uso de padrões, parâmetros e indicadores inadequados ou obsoletos. É indiscutível a necessidade de avaliar o sistema e os serviços de saúde utilizando indicadores e outras ferramentas com alta qualidade e precisão, para que que se tomem medidas e intervenções confiáveis e seguras, assim como a utilização desses resultados para o planejamento e organização dos serviços (MEDRONHO, 2009).
A produção hospitalar dos serviços financiados pelo sistema público de saúde é coberta por uma base de dados nacional. Atualmente, esse sistema é uma fonte de informação que pode ser utilizada para avaliar a assistência hospitalar. O sistema de informação mais importante para os hospitais é o Sistema de Informações Hospitalares (SIH) pertencente ao Sistema Único de Saúde (SUS ). O SIH é um banco de dados administrativo que fornece informações sobre morbidade, consumo de recursos, uso de procedimentos de diagnóstico, perfil sociodemográfico e geográfico e outros . Desta maneira, o SIH é um valioso instrumento para o planejamento e a avaliação da qualidade dos serviços prestados (MEDRONHO, 2009).
VOCÊ SABE RESPONDER?
Qual é o papel dos hospitais públicos e particulares para a compreensão da distribuição e frequência das doenças em uma população?O papel dos gestores na Epidemiologia
O bom gestor (planejador) é aquele que considera as informações epidemiológicas para o planejamento, a execução e a avaliação das ações de saúde. Ele deve considerar os indicadores de saúde, como a mortalidade, a morbidade, os fatores de risco, as características da população e outros fatores que se tornam necessários ou são demandados por aquela comunidade.
Aprofundando
Aplicar corretamente o conhecimento epidemiológico de acordo com a situação de saúde detectada é um grande desafio para o gestor nos tempos atuais. Tudo isso porque o gestor é aquele que decide ou sugere em que aplicar os recursos. Portanto, a Epidemiologia fornece dados e interpretações que dão suporte para as decisões a serem tomadas sobre a alocação de recursos e a organização dos serviços. As decisões a serem tomadas podem ser baseadas nas prioridades levantadas pelos estudos epidemiológicos, adequando-se às necessidades e aos recursos disponíveis (PEREIRA, 2002).
Um outro objetivo da Epidemiologia é a busca de evidências em saúde na literatura científica disponível em bancos de dados online. As evidências a partir de bases online podem auxiliar o médico a tomar decisões clínicas que não puderam ser baseadas em sua intuição ou experiência.

A base de dados mais utilizada é o MEDLINE ou PubMed, pertencente à Biblioteca Nacional de Medicina (National Library of Medicine) dos Estados Unidos da América (disponível no link https://www.ncbi.nlm.nih.gov/pubmed/. Os artigos científicos mais encorajados para a tomada de decisão são os de revisão sistemática e metanálise. Os estudos podem ser selecionados por palavras (em inglês) citadas no título, no corpo do texto, no nome de autores e revistas, no ano de publicação, no tipo de estudo e outros filtros. (BENSEÑOR; LOTUFO, 2005)
HISTÓRIA NATURAL DA DOENÇA
Seguimos estudando o processo saúde-doença ou História Natural das Doenças, como também abordaremos os conceitos de causalidade e fatores etiológicos.
A História Natural das Doenças (HND) compreende o conjunto de processos que interagem levando a algum dano na saúde do indivíduo. Esses processos interativos compreendem as relações entre o agente, o suscetível e o meio ambiente . A HND vai desde os primeiros estímulos patológicos até os efeitos de doença, como a invalidez, as sequelas, a recuperação ou a morte (LEAVELL; CLARK apud ROUQUAYROL; ALMEIDA FILHO, 1999).
A utilidade da HND é descrever as múltiplas causas e as diferentes enfermidades que acometem o indivíduo, servindo de base para a compreensão de condições reais e específicas e, principalmente, apontando as diversas medidas de prevenção e controle (ROUQUAYROL; ALMEIDA FILHO, 1999). A HND pode ser dividida em dois estágios ou fases (ROUQUAYROL; ALMEIDA FILHO, 1999; PEREIRA, 2002; FRANCO; PASSOS, 2011):
Para compreendermos melhor esses processos, faremos uma breve revisão dos conceitos de saúde e doença.
Conceitos de saúde e doença
O termo saúde, no mais simples que se possa descrever, seria a ausência de doença, e por isso esse conceito não é mais usado. “A saúde já foi considerada uma espécie de silêncio orgânico”, na qual existe um estado de harmonia e equilíbrio funcional em que os diferentes sistemas e aparelhos não sinalizam irregularidades (FRANCO; PASSOS, 2011, p. 2). Rotineiramente, na prática clínica, os indivíduos são rotulados como sadios ou doentes a partir de exames clínicos e laboratoriais que indicam a presença ou ausência de anormalidades (PEREIRA, 2002), e é claro que não podemos considerar como uma pessoa saudável aquela que contém uma infecção ou qualquer outra doença (FRANCO; PASSOS, 2011).
Em 1948, em sua constituição, a OMS adotou a definição de que “saúde é um completo estado de bem-estar físico, mental e social, e não meramente a ausência de doença”. O Brasil incorporou o direito à saúde na Constituição Federal do Brasil de 1988, e ampliou o seu conceito na Lei Orgânica da Saúde 8.080 (de 19 de setembro de 1990) e na Lei 12.864 de 24 de setembro de 2013 (BRASIL, 1990; 2013): “é direito de todos e dever do estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços, para sua promoção, proteção e recuperação” (Art. 196 da Constituição Federal do Brasil) (BRASIL, 1988).
A partir das leis mencionadas acima, definiram-se os determinantes e condicionantes de saúde: alimentação, moradia, o saneamento básico, meio ambiente, transporte, trabalho, renda, educação, atividade físicas, lazer e acesso aos bens e serviços essenciais (BUSATO, 2016).
Em contrapartida, a doença seria a falta ou perturbação da saúde (PEREIRA, 2002), ou ainda um “desajustamento ou uma falha nos mecanismos de adaptação do organismo ou uma ausência de reação aos estímulos, cuja ação está exposto ” (JENICEK; CLÉROUX, apud HERZLICH, 2004). Ainda, a portaria n° 204 de 17 de fevereiro de 2016 (BUSATO, 2016, p. 27) descreve o agravo como:

“qualquer dano à integridade física ou mental do indivíduo, provocado por circunstâncias nocivas, tais como acidentes, intoxicações por substâncias químicas, abuso de drogas ou lesões decorrentes de violências interpessoais […]”; e a doença como: “enfermidade ou estado clínico, independente de origem ou fonte, que represente ou possa representar um dano significativo para os seres humanos; [...]”.
O processo saúde-doença implica múltiplas e complexas interações. O processo é definido por Jenicek e Cleroux ( apud HERZLICH, 2004) como uma perturbação da estrutura, função de um órgão, sistema ou de todo um organismo, podendo, ainda, alterar suas funções vitais. De um modo geral, o processo saúde-doença na coletividade humana é o processo biológico de desgaste e reprodução, resultando em um funcionamento biológico diferente com consequência para o desenvolvimento regular das atividades do cotidiano. Seria o surgimento da doença (ROUQUAYROL; ALMEIDA FILHO, 1999).
Zoom no Conhecimento
A divisão do processo saúde-doença é útil para identificação dos riscos e dos danos à saúde, mas também para pontuar as ações preventivas e curativas nos diversos momentos, também preocupando-se com o momento em que a doença afeta o indivíduo ou o coletivo (PEREIRA, 2002). A Epidemiologia não se preocupa, portanto, somente com o conhecimento dos problemas de saúde, incapacidade, doença ou morte, mas também com a melhoria dos indicadores de saúde e de elevação da qualidade de vida das populações (FONSECA; CORBO, 2007; BUSATO, 2016).
A História Natural das Doenças é dividida em período pré-patogênico e patogênico. Para cada período, há medidas de prevenção específicas e gerais para promover o controle ou a intervenção do processo saúde-doença, conforme apresentado no Quadro 1.
Período pré-patogênico
Essa fase inicial ou de suscetibilidade é aquela em que o indivíduo ainda não manifesta a doença, mas existem condições para o seu aparecimento. As condições de vida, características pessoais (como sexo, idade e outros) e os hábitos podem facilitar ou dificultar os danos à saúde e são considerados fatores de risco ou de proteção (PEREIRA, 2002; GORDIS, 2009).
Quando o indivíduo é exposto aos fatores de risco, tem maior probabilidade de desenvolver uma determinada enfermidade. Por exemplo: a exposição ao fumo predispõe ao câncer de pulmão. Ao passo que os fatores de proteção indicam que quando o indivíduo é exposto ao fator, ele tem uma menor chance de desenvolver aquele problema de saúde. Por exemplo, pessoas que praticam atividade física regularmente estão mais protegidas contra doenças coronarianas (PEREIRA, 2002).
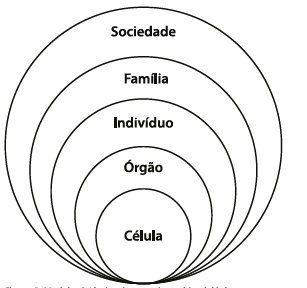
A partir da multicausalidade, constrói-se o modelo sistêmico, que é constituído de várias causas que podem estar em diferentes níveis de organização (veja a figura abaixo). O círculo externo representa a sociedade, que engloba os demais, como as famílias, que compreendem o indivíduo, que é composto por órgãos e células. Poderíamos ir mais adiante, com as moléculas e os átomos. A partir deste círculo, podemos procurar uma explicação ao dano à saúde. Essa explicação incorpora o aspecto social à visão biomédica individualista, levando a uma visão social e holística e, assim, construindo a Epidemiologia Social. As soluções para o problema se darão de acordo com o nível afetado, variando desde uma intervenção individual a uma coletiva (PEREIRA, 2002; FRANCO; PASSOS, 2011).
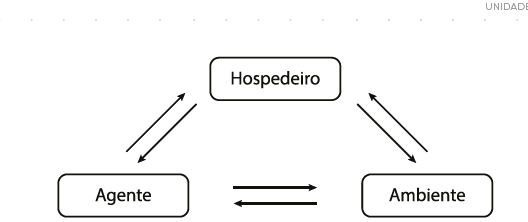
Na lógica multicausal, a tríade ecológica é a mais utilizada em Epidemiologia para identificar fatores de risco, e é representada por três aspectos: o hospedeiro, o agente e o meio ambiente (Pereira, 2002; Busato, 2016; Gordis, 2009; Rouquayrol e Almeida Filho, 1999; Almeida Filho e Barreto, 2011; Franco e Passos, 2011).
Figura 1 - Modelo sistêmico da pesquisa epidemiológica
Fonte: a autora, adaptado de Pereira (2002).
Figura 2 - Tríade ecológica como modelo multicausal no processo saúde-doença.
Fonte: a autora, adaptado de Fonseca e Corbo (2007).
Este modelo representa a multicausalidade dos problemas de saúde e mostra a igual importância de cada elemento que compõe a tríade. Sendo assim, todas as características devem ter a mesma relevância para o estudo de qualquer agravo à saúde. A partir da identificação das características da tríade é possível analisar o processo saúde-doença e localizar racionalmente as intervenções (PEREIRA, 2002; BUSATO, 2016; GORDIS, 2009; ROUQUAYROL; ALMEIDA FILHO, 1999; ALMEIDA FILHO; BARRETO, 2011; FRANCO; PASSOS, 2011).
Nos fatores do hospedeiro , devemos levar em consideração a herança genética, a anatomia, a fisiologia do organismo e os hábitos e costumes, por exemplo. Nos fatores ambientais, temos o ambiente físico, químico, biológico e social (PEREIRA, 2002; BUSATO, 2016; FRANCO; PASSOS, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999). A pesquisa genética tem se fortalecido nas últimas décadas, uma vez que muitos genes têm sido atribuídos à diferentes patologias. A essa investigação podemos dar o nome de Epidemiologia Genética (PEREIRA, 2002; FRANCO; PASSOS, 2011).
Em relação à anatomia e à fisiologia do hospedeiro, é claro e evidente que, por exemplo, o sexo influencia nas patologias encontradas, como é o caso de câncer colo do útero em mulheres e do de próstata nos homens. Assim, temos as características como idade, raça, sexo (FRANCO; PASSOS, 2011) e os aspectos imunológicos do hospedeiro, incluindo as imunizações naturais e artificiais (vacinação) (GORDIS, 2009).
Em relação ao estilo de vida, os hábitos e as condutas podem favorecer ou prevenir a ocorrência de danos à saúde. Muitas doenças estão relacionadas com os hábitos diários; por exemplo: as doenças coronarianas estão relacionadas ao sedentarismo, ao tabagismo, à obesidade, ao consumo elevado de gorduras e outros. Assim como, nas doenças infecciosas, o hábito da prática sexual sem uso de preservativos pode predispor às infecções sexualmente transmissíveis (PEREIRA, 2002; BUSATO, 2016).
Em relação aos fatores ambientais, que são designados como intrínsecos e extrínsecos ao hospedeiro, podemos classificá-los como físico, biológico e social. No ambiente físico, temos os aspectos do ar, água e lugares, assim como a constituição da flora e da fauna de um dado local. Por exemplo: as altitudes, a umidade relativa do ar, a geografia, o clima, os recursos hídricos e a temperatura podem influenciar a multiplicação de vetores e a sobrevivência de parasitas. Ainda temos os terremotos, as inundações, a poluição e outras características que podem afetar a saúde ou a vida do indivíduo e da sociedade (PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999).
No ambiente biológico, encontramos os seres vivos: agentes, vetores e reservatórios das doenças. As condições ecológicas determinam a concentração de doentes em uma dada região, assim como, a distribuição dos agentes biológicos, vetores, reservatórios e seres humanos infectados e os suscetíveis (PEREIRA, 2002).
O ambiente social está relacionado com os aspectos sociais, econômicos, políticos e culturais. É a parte humana do meio ambiente organizada em sociedade. Aqui temos exemplos de fatores que afetam a saúde do indivíduo: renda, nível de escolaridade, ocupação, transporte, emprego e outros. A partir da quantificação dos aspectos sociais, podemos encontrar desigualdades, por exemplo, de cobertura dos sistemas de saneamento e de serviços de saúde. Essas identificações das desigualdades determinam os tipos e as intensidades das medidas preventivas e curativas utilizadas na intervenção do processo de doença (PEREIRA, 2002; BUSATO, 2016; ROUQUAYROL; ALMEIDA FILHO, 1999).
Podemos concluir que o estado de saúde-doença depende da interação e do equilíbrio desses fatores ecológicos da tríade. A saúde reflete o resultado homeostase e a doença é resultante do desequilíbrio desses fatores (FRANCO; PASSOS, 2011). O período pré-patológico pode evoluir ou não para a fase patológica, e isso depende das ações e medidas tomadas neste período de exposição aos fatores de risco. A prevenção da exposição aos fatores de risco e aos de proteção conduzirá a uma promoção da saúde do indivíduo, evitando que este seja afetado por problemas de saúde.
Período patogênico
Na fase patológica ocorrem os processos de exteriorização da afecção. É o período em que ocorrem os processos no interior do corpo humano e se sucedem as respostas orgânicas (PEREIRA, 2002). O período de patogênese é caracterizado pelas primeiras ações do agente patogênico, com perturbações bioquímicas em nível celular, nas formas e nas funções do organismo, evoluindo para efeitos permanentes, cronicidade, morte ou cura (ROUQUAYROL; ALMEIDA FILHO, 1999).
A partir dessa identificação, pode-se prescrever o uso de antiinflamatórios para o tratamento da doença.
O conhecimento desses mecanismos permite a adoção de critérios de diagnóstico e tratamentos voltados para detectar e interromper o processo já instalado no organismo. Por exemplo, a manifestação de dores articulares pode indicar a artrite reumatoide, que é confirmada por exames laboratoriais e clínicos. A partir dessa identificação, pode-se prescrever o uso de antiinflamatórios para o tratamento da doença. As medidas intervencionistas podem ou não regredir ou solucionar o problema (PEREIRA, 2002).
Zoom no Conhecimento
O período patológico compreende as fases pré-clínica, clínica e residual. A fase pré-clínica, em que a doença ainda não é clinicamente aparente, pode evoluir para a fase clínica ou não. Essa fase seria o que chamamos da base de um iceberg , ou seja, a ponta do iceberg , aquela que emerge, é a fase clínica, a aparente, a que se vê pelas manifestações clínicas e pode ser observada facilmente; a base do iceberg é aquilo que não se vê, mas se sabe que existe. Na fase pré-clínica, as medidas de rastreamento e triagem, também chamadas de screening , são as ferramentas mais importantes para o diagnóstico deste período. Essas técnicas são utilizadas para a procura de indivíduos suspeitos de estarem enfermos o sob o risco de adoecer. Isto pode ser realizado a partir de exames laboratoriais aplicados à população geral, por exemplo (PEREIRA, 2002; GORDIS, 2009; FRANCO; PASSOS, 2011). O período pré-clínico é a interação entre o estímulo e o suscetível (ROUQUAYROL; ALMEIDA FILHO, 1999).
Na fase clínica, observa-se a doença propriamente dita, é a manifestação do problema de saúde. A percepção do limiar clínico é a ponta do iceberg da doença, acima do mar, é a doença exteriorizada. Geralmente, apenas os casos aparentes são notificados e utilizados para verificar a distribuição de uma doença na comunidade, ficando de fora os casos subclínicos (PEREIRA, 2002; GORDIS, 2009; FRANCO; PASSOS, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Portanto, neste período, as medidas protetoras são as curativas, as quais irão levar à proteção do indivíduo e evitar sequelas ou o óbito. Como exemplo temos o infarto agudo do miocárdio, que pode requerer procedimento cirúrgico, ou que para evitar de ocorrer novamente irá requerer uma dieta, abstenção de fumo, controle da pressão arterial e outras medidas (PEREIRA, 2002; GORDIS, 2009; FRANCO E PASSOS, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
Figura 3 - Horizonte clínico da doença representado pelo ‘iceberg’ / Fonte: autoria própria, adaptado de Saúde & Cidadania (2017).
O iceberg representa o horizonte clínico, em que acima do mar encontram-se os casos clinicamente aparentes, e abaixo, os inaparentes. No nível clínico, podemos ter vários desfechos, como o óbito, a cronicidade do caso, que pode evoluir ou não para o óbito, a gravidade e a agudização, invalidez, os casos fatais, as sequelas ou ainda a cura (GORDIS, 2009; FRANCO; PASSOS, 2011; ROUQUAYROL; ALMEIDA FILHO, 1999).
A fase residual é aquela em que doença não progrediu para o óbito ou não houve cura completa, observando-se alterações anatômicas e funcionais que se estabilizam. Podemos até dizer que é a progressão para a cronicidade. Esta estabilização é alcançada por tratamentos ou pelo próprio curso natural da doença, que muitas vezes deixa sequelas. Neste caso, tomam-se medidas de recuperação à saúde com o objetivo de reabilitar o indivíduo diante o aspecto físico, psicológico ou social. Por exemplo: a reabilitação de indivíduos que sofreram acidentes a partir da fisioterapia (Pereira, 2002; Franco; Passos, 2011; Rouquayrol; Almeida Filho, 1999).
Quadro 1 - Modelo de História Natural das Doenças: do horizonte clínico às medidas de prevenção.
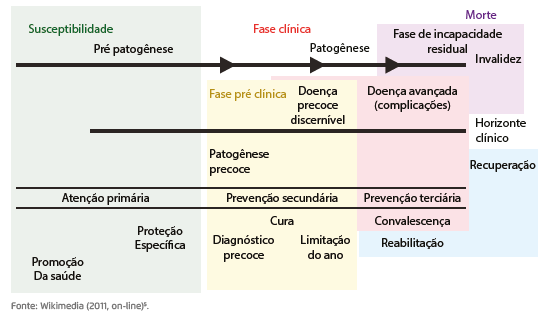
MEDIDAS PREVENTIVAS
Com todo conhecimento que você já adquiriu, podemos concluir que o conhecimento dos fatores de risco e de proteção e a identificação dos grupos de risco e do processo saúde-doença são fundamentais para a escolha das tomadas de decisão, como as ações intervencionistas e de prevenção. Portanto, nós abordaremos os níveis de prevenção na atenção à saúde como ferramenta para a saúde individual e coletiva.

As medidas preventivas são todas as ações direcionadas para evitar as doenças ou suas consequências. Essas medidas podem ser periódicas (esporádicas) ou aplicadas e de forma endêmica ou epidêmica. A saúde pública constantemente promove ações destinadas a evitar o início de doenças. Por exemplo, nas doenças infecciosas e parasitárias é tradição a cloração da água de abastecimento público, o controle de vetores, a imunização e outras medidas. Têm-se também medidas específicas (restritas), como no caso do uso de antiretrovirais para a infecção pelo HIV, e as inespecíficas (gerais), como o saneamento básico, que promove a melhora da qualidade de vida da população (PEREIRA, 2002).
O objetivo principal da saúde pública é evitar as doenças, prolongar a vida e desenvolver a saúde física e mental na sociedade. Esses objetivos se sobrepõe aos da Epidemiologia, a qual tem sido um instrumento fundamental para a orientação das ações de saúde pública. As práticas de saúde podem se basear no conhecimento epidemiológico para o planejamento, a execução e a avaliação de medidas preventivas (ROUQUAYROL; ALMEIDA FILHO, 1999). Atualmente, a prevenção de danos à saúde é classificada em (PEREIRA, 2002; ROUQUAYROL; ALMEIDA FILHO, 1999):
- prevenção primária: medidas aplicadas na fase anterior do início da doença, ou seja, no período pré-patogênico;
- prevenção secundária: ações que interferem no curso da doença, no período patogênico;
- prevenção terciária: aplicada no estágio mais avançado da doença, com o objetivo de prevenir a piora do quadro clínico, também aplicada no período patogênico.
A medidas de prevenção não são apenas responsabilidade dos profissionais de saúde, mas também dos gestores e, principalmente, da sociedade.
As ações de prevenção primária são dirigidas para a manutenção da saúde, evitando a ocorrência da fase patológica e de novos casos de agravos à saúde. É o que refere à promoção da saúde, não focando apenas o individual, mas sim a melhoria da qualidade de vida da coletividade humana. Por exemplo: práticas de educação para a saúde e saneamento ambiental, prática de esportes (PEREIRA, 2002; FRANCO; PASSOS, 2011). A prevenção primária também engloba as ações de proteção específica, como a imunização, a saúde ocupacional, a higiene pessoal e do lar; a proteção contra acidentes; o aconselhamento genético; e o controle de vetores (ROUQUAYROL; ALMEIDA FILHO, 1999)
Na prevenção primária, a resposta às ações depende dos custos envolvidos, da magnitude da evidência (unicausal; multicausal), da facilidade em reduzir ou eliminar a exposição ao fator específico (GORDIS, 2009).
As medidas de prevenção secundária são voltadas para o período patológico, seja em fase subclínica ou clínica. Essas ações previnem a evolução do processo patológico no organismo, no sentido de fazê-lo regredir ou cessar, como no caso do uso de antibióticos para doenças bacterianas. Nesse caso, há o uso da medida preventiva com o intuito de prevenir um agravo maior, e não com função curativa. Por exemplo: a utilização de aspirina por indivíduos que já tiveram infarto do miocárdio pode prevenir um segundo infarto. Portanto, as ações secundárias visam a prevenir reincidências, complicações, sequelas e óbitos (PEREIRA, 2002; FRANCO E PASSOS, 2011). A prevenção secundária também aborda o diagnóstico precoce a partir de inquéritos para a descoberta de casos na comunidade, os exames periódicos individuais, o isolamento do indivíduo para evitar propagação das doenças e o tratamento da doença (ROUQUAYROL; ALMEIDA FILHO, 1999).
Na prevenção secundária, devemos considerar a gravidade da doença, se há possibilidade de detecção precoce por métodos de diagnóstico, o quão onerosa e invasiva será a detecção, se o indivíduo terá benefícios (como o tratamento, ausência ou mínimos efeitos colaterais) (GORDIS, 2009).
Neste caso, as medidas preventivas se destinam à fase residual da doença, visando a desenvolver a capacidade funcional do indivíduo, que foi reduzida pela doença. Exemplo: recuperar o indivíduo que sofreu de poliomielite na infância; reabilitar aquele que sofreu um acidente (PEREIRA, 2002; FRANCO; PASSOS, 2011). Nesses casos, englobam-se as medidas de reabilitação, a fisioterapia, a terapia ocupacional e o emprego ao reabilitado (ROUQUAYROL; ALMEIDA FILHO, 1999).
Níveis de atenção em saúde
Na saúde pública do Brasil, desdobram-se três níveis de atenção à saúde (PEREIRA, 2002; FRANCO; PASSOS, 2011; GORDIS, 2009):
No Brasil, os três níveis de atenção à saúde são articulados a partir das Redes de Atenção em Saúde (RAS), garantindo a integralidade do cuidado. As diretrizes para a organização das RAS no âmbito do Sistema Único de Saúde foi oficializado por meio da Portaria GM/MS nº 4.279, publicada no Diário Oficial de 31/12/2010. As RAS possuem como eixo norteador e porta de entrada a atenção primária, que se articula e integra com a secundária e terciária. (MENDES, 2011).
Novos desafios
Aqui, estudamos os conceitos de Epidemiologia, saúde, doença, processo saúde-doença, fatores etiológicos e prevenção. Observamos que a saúde é o bem-estar físico, mental e psicossocial, e que deve ser estudada pela Epidemiologia para identificar os desequilíbrios que acarretam os problemas de saúde. Concluímos que a Epidemiologia é fundamental para o planejamento e orientação dos serviços de saúde, uma vez que as necessidades da população são evidenciadas a partir dos estudos epidemiológicos. A identificação das prioridades coletivas permite que sejam propostas medidas para os problemas de saúde encontrados, como as medidas preventivas.
Concluímos que o estudo epidemiológico deve ser realizado rotineiramente a partir da coleta de dados em clínicas, laboratórios, universidades, hospitais e outras instituições (como as de pesquisa), ou até mesmo pelo indivíduo da comunidade. Esses dados devem ser interpretados quali e quantitativamente para que se possa inferir a verdadeira situação de saúde da população. Uma das maneiras de transformar os dados em informações é aplicando os cálculos dos indicadores de saúde e as medidas de ocorrência.
Vimos que são muitas as aplicações da Epidemiologia e que, desde a Grécia Antiga, os seus conceitos e práticas vêm sendo aplicados nos níveis individual e coletivo, com o objetivo de compreender o processo saúde-doença, identificar causas dos problemas de saúde e propor medidas de prevenção, a fim de melhorar a qualidade e a expectativa de vida humana e ambiental. Muitas experiências de grandes estudiosos, como John Snow, foram descritas aqui nesta para que possamos compreender que os estudos epidemiológicos não cessam; ao contrário, eles estão em constante transformação e alcançam cada vez mais credibilidade na área científica. Os estudos mais importantes são aqueles com cunho social e que podem modificar toda a história de uma sociedade.
Espero que tenha tirado máximo proveito desse conteúdo.
REFERÊNCIAS
ALMEIDA FILHO, N. de; BARRETO, M. L. Epidemiologia & saúde: fundamentos, métodos, aplicações. Rio de Janeiro: Guanabara Koogan, 2011, p. 699.
BBC, British Broadcasting Corporation. History. Historic figures: James Lind
(1716-1794). Disponível em:
BENSEÑOR, I. M.; LOTUFO, P. A. Epidemiologia: abordagem prática. São Paulo: Sarvier, 2005, p. 303.
BUSATO, I. M. S. Epidemiologia e processo saúde-doença. Curitiba: InterSaberes, 2016, p. 244.
BRASIL. Lei nº 8.080, de 19 de setembro de 1990. Brasília, 1990. Disponível
em:
______. Lei nº 12.864, de 24 de setembro de 2013. Brasília, 2013. Disponível
em:
______. Constituição da República Federativa do Brasil de 1988, Título VIII da
Ordem Social, Capítulo II, Seção II, Artigo 196-200. Brasília: Senado
Federal: 1988. Disponível em:
FONSECA, A. F.; CORBO, A. D’A. O território e o processo saúde-doença. Rio de Janeiro: EPSJV; Fiocruz, 2007, p. 265.
FRANCO, L. J.; PASSOS, A. D. C. Fundamentos de Epidemiologia. 2. ed. Barueri: Manole, 2011, p. 424.
GORDIS, L. Epidemiologia. 4. ed. Rio de Janeiro: Revinter, 2009, p. 392.
HERZLICH, C. Saúde e doença no início do século XXI: entre a experiência privada e a esfera pública. Physis: revista de saúde coletiva, v. 14, n. 2, 2004. p. 383-394,
MEDRONHO, R. de A.; BLOCH, K. V.; LUIZ, R. R.; WERNECK, G. L. Epidemiologia. 2. ed. São Paulo: Atheneu, 2009, p. 685
MENDES, E. V. As redes de atenção à saúde. Brasília: Organização Pan-Americana da Saúde, 2011, p. 549.
PEREIRA, M. G. Epidemiologia: teoria e prática. 6. ed. Rio de Janeiro: Guanabara Koogan, 2002, p. 596.
PREFEITURA DE SÃO PAULO. Transmissão de hepatite B e C. Secretaria Municipal
de Saúde. Disponível em:
ROTHMAN, K. J.; GREENLAND, S.; LASH, T. L. Epidemiologia moderna. 3. ed. Porto Alegre: Artmed, 2011, p. 887.
ROUQUAYROL, M. Z.; ALMEIDA FILHO, N. de. Epidemiologia & Saúde. 5. ed. Rio de Janeiro: MEDSI, 1999, p. 600.
SAÚDE & CIDADANIA. Vigilância em Saúde Pública, 2017. Disponível em:
REFERÊNCIA ON-LINE
Em:
Em:
Em:
Em:
Em:





